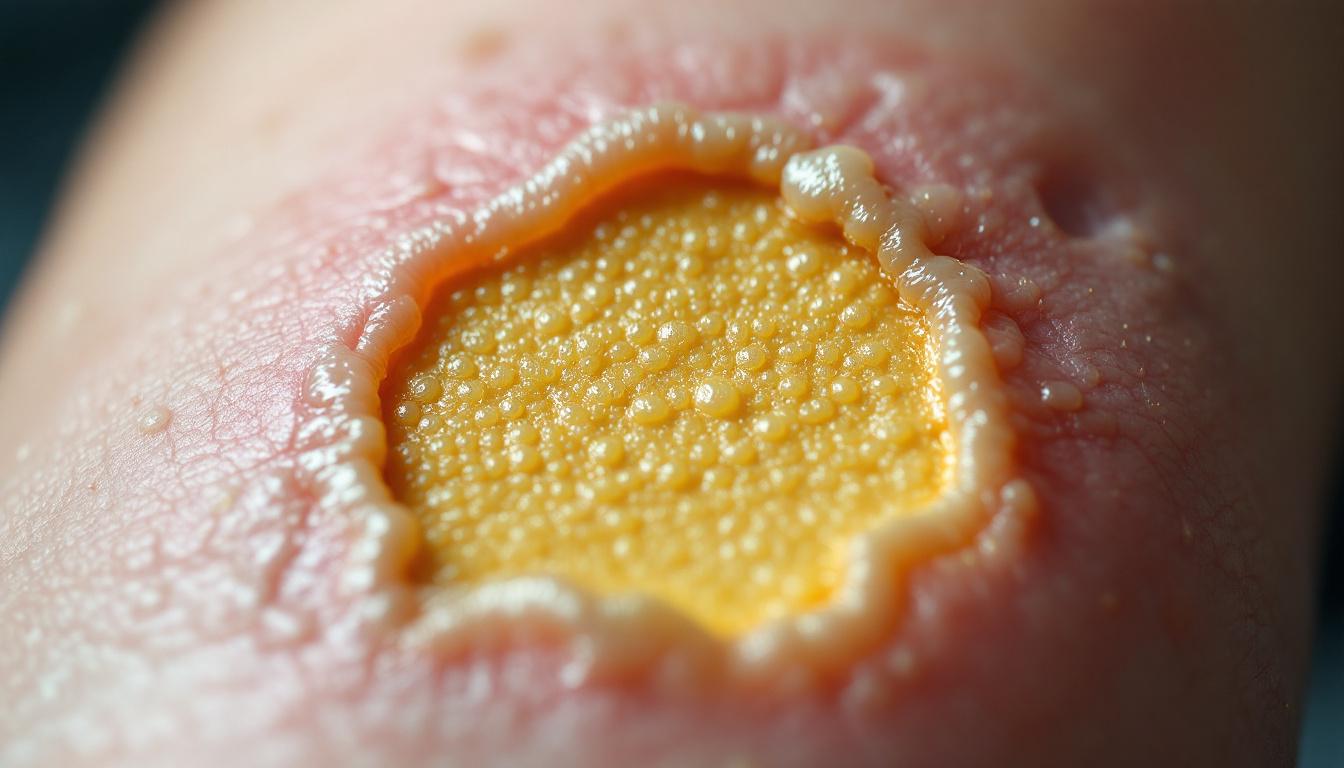
Saviez-vous que les plaies fibrineuses, souvent sous-estimées, peuvent être le signe d’une réponse inflammatoire complexe et d’un processus de guérison délicat ? Ces lésions, caractérisées par la présence de fibrine, nécessitent une attention particulière pour éviter des complications graves. Dans un monde où la santé cutanée est primordiale, comprendre les plaies fibrineuses est essentiel pour optimiser les soins et favoriser une cicatrisation efficace.
Définition des plaies fibrineuses
Qu’est-ce qu’une plaie fibrineuse ?
Une plaie fibrineuse est une lésion cutanée chronique qui se caractérise par la présence d’une couche de fibrine, un tissu jaunâtre non vascularisé. Ce type de plaie est souvent observé chez des patients souffrant de maladies chroniques, telles que les escarres, les ulcères ou encore le pied diabétique. La fibrine, bien qu’elle joue un rôle essentiel dans le processus de coagulation et de cicatrisation, peut devenir un obstacle à la guérison lorsqu’elle s’accumule en excès.
Caractéristiques cliniques
Les plaies fibrineuses présentent plusieurs caractéristiques cliniques distinctes. Parmi les symptômes les plus courants, on note :
- Une lésion jaunâtre, souvent accompagnée de bactéries et de globules blancs.
- Une absence d’autres symptômes associés, rendant principalement l’aspect de la plaie comme indicatif.
Le diagnostic repose sur l’examen clinique par un professionnel de santé, qui recherche des signes d’infection et constate l’absence de cicatrisation due à la présence de fibrine. En l’absence de traitement approprié, une plaie fibrineuse peut entraîner des complications telles que des infections et un ralentissement significatif du processus de cicatrisation.
Différence avec d’autres types de plaies
Il est essentiel de différencier les plaies fibrineuses des autres types de plaies. Contrairement à la nécrose, qui se présente sous forme de tissu noir et sec, la fibrine apparaît comme une substance jaune, épaisse et filamenteuse. De plus, l’exsudat, qui est un liquide clair ou légèrement trouble, ne doit pas être confondu avec la fibrine. La gestion des plaies fibrineuses nécessite des techniques spécifiques telles que la détersion pour enlever l’excès de fibrine et favoriser un environnement humide propice à la cicatrisation. Les soins doivent être adaptés selon le type et l’étendue de la plaie, et inclure des pansements hydrocellulaires, des tulle gras ou des hydrogels selon le stade de la lésion. Maintenir une hygiène rigoureuse et surveiller l’évolution de la plaie sont des éléments clés pour optimiser le processus de guérison.
Symptômes associés aux plaies fibrineuses
Apparence de la plaie
Les plaies fibrineuses se caractérisent par une lésion cutanée chronique, généralement recouverte d’une substance jaunâtre, la fibrine. Cette fibrine, qui est un tissu non vascularisé, apparaît sous la forme d’un réseau épais et filamenteux. Sa présence est indicatrice d’un processus de cicatrisation en cours, mais peut également signaler une accumulation excessive, pouvant entraver la guérison. Il est essentiel de bien observer cette apparence pour un diagnostic précis et une prise en charge adéquate.
Signes d’infection
Un autre aspect à surveiller concerne les signes d’infection. Les plaies fibrineuses peuvent présenter des signes tels que la présence de bactéries et de globules blancs. Ces éléments indiquent une réaction du système immunitaire, cherchant à combattre une infection potentielle. La vigilance est de mise, car toute infection non traitée peut aggraver la situation et ralentir le processus de cicatrisation. Il est recommandé de consulter un professionnel de santé si des signes d’infection apparaissent, tels qu’une rougeur croissante, un gonflement ou une augmentation de la douleur.
Absence d’autres symptômes
Il est caractéristique des plaies fibrineuses qu’elles ne présentent généralement pas d’autres symptômes associés en dehors de ceux déjà mentionnés. Cette absence d’autres manifestations cliniques peut rendre leur diagnostic parfois délicat, car il faut alors se baser sur l’apparence de la plaie et l’évaluation des signes d’infection. L’absence de douleur intense et d’autres symptômes systémiques peut également être trompeuse, amenant à sous-estimer la gravité de la situation. Une observation clinique attentive par un médecin est primordiale pour établir un diagnostic correct et envisager un traitement approprié. En résumé, les plaies fibrineuses se manifestent principalement par une lésion jaunâtre et doivent être surveillées pour détecter d’éventuels signes d’infection. L’absence d’autres symptômes peut compliquer leur évaluation, rendant nécessaire l’intervention d’un professionnel de santé.
Causes des plaies fibrineuses
Les plaies fibrineuses sont des lésions cutanées chroniques, souvent recouvertes de fibrine, un tissu jaune non vascularisé. Plusieurs facteurs contribuent à leur développement, rendant leur compréhension essentielle pour une prise en charge efficace.
Conditions médicales sous-jacentes
Les maladies chroniques représentent l’une des principales causes des plaies fibrineuses. Parmi ces conditions, on retrouve :
- Escarres : résultent d’une pression prolongée sur la peau, souvent observées chez les patients alités.
- Ulcères : notamment les ulcères veineux ou artériels, qui perturbent la circulation sanguine et retardent la cicatrisation.
- Pied diabétique : une complication fréquente chez les personnes diabétiques, causée par des neuropathies et une mauvaise circulation.
Ces pathologies peuvent créer un environnement propice à l’accumulation de fibrine, entravant ainsi le processus normal de cicatrisation.
Mauvaise désinfection et soins inappropriés
Une mauvaise désinfection lors du traitement initial d’une plaie peut également conduire à la formation de plaies fibrineuses. L’absence d’hygiène adéquate favorise la prolifération bactérienne, ce qui peut entraîner une inflammation et ralentir la guérison. Les soins inappropriés, tels que l’application de pansements non adaptés, aggravent souvent la situation, rendant la plaie plus susceptible de se couvrir de fibrine.
Impact des corps étrangers
La présence de corps étrangers dans la plaie constitue un autre facteur aggravant. Ces éléments peuvent provoquer une réaction inflammatoire et empêcher la cicatrisation. Par exemple, des éclats de bois, des morceaux de verre ou d’autres débris peuvent entraîner une infection, ce qui complique davantage la guérison et favorise l’accumulation de fibrine. La prise en charge des plaies fibrineuses nécessite une attention particulière aux causes sous-jacentes, à la désinfection adéquate et à l’élimination des corps étrangers. En adoptant une approche rigoureuse, il est possible d’améliorer le processus de cicatrisation et de réduire les risques de complications.
Diagnostic des plaies fibrineuses
Procédures cliniques d’évaluation
Le diagnostic des plaies fibrineuses repose principalement sur une évaluation clinique minutieuse. Le médecin examine la lésion cutanée, observant sa couleur jaunâtre caractéristique, souvent recouverte de fibrine, un tissu non vascularisé. Le processus d’évaluation inclut la recherche de signes d’infection tels que la présence de bactéries et de globules blancs. Il est essentiel de constater l’absence de cicatrisation, un indicateur clé de l’accumulation de fibrine qui empêche la guérison.
Importance de l’observation médicale
L’observation médicale régulière est primordiale pour le suivi des plaies fibrineuses. Les professionnels de santé doivent surveiller l’évolution de la lésion, s’assurant qu’aucun signe d’infection n’apparaît. Des consultations fréquentes permettent également d’évaluer l’efficacité des traitements appliqués et d’ajuster les soins en conséquence. Les patients doivent être attentifs aux changements dans l’apparence de la plaie et signaler toute aggravation à leur médecin.
Tests complémentaires possibles
Dans certains cas, des tests complémentaires peuvent être nécessaires pour affiner le diagnostic des plaies fibrineuses. Ces tests peuvent inclure :
- Analyses microbiologiques : pour identifier des infections éventuelles.
- Biopsies : si des doutes persistent quant à la nature de la plaie.
- Examens sanguins : pour détecter des maladies sous-jacentes qui pourraient influencer la cicatrisation.
Ces examens permettent de mieux comprendre les causes de la plaie et d’adapter le traitement en fonction des résultats obtenus. Le diagnostic des plaies fibrineuses est donc un processus rigoureux qui nécessite une attention particulière, tant au niveau des examens cliniques que des tests complémentaires. Le respect de ces étapes est fondamental pour garantir une prise en charge efficace et adaptée aux besoins du patient.
Traitement et prise en charge des plaies fibrineuses
Détersion et nettoyage de la plaie
Le traitement des plaies fibrineuses commence par une détersion, qui est essentielle pour retirer l’excès de fibrine et les exsudats présents. Ce processus peut être réalisé par différentes méthodes :
- Mécanique : utilisation d’instruments pour enlever les tissus nécrotiques.
- Enzymatique : application de produits spécifiques pour dissoudre la fibrine.
- Autolytique : favoriser la dégradation naturelle des tissus par les enzymes du corps.
Le nettoyage est également primordial et doit être effectué avec une solution saline ou un antiseptique doux, en veillant à ne pas agresser la plaie. Une anesthésie locale peut être nécessaire pour minimiser l’inconfort durant ces procédures.
Types de pansements adaptés
Le choix des pansements est déterminant pour la prise en charge des plaies fibrineuses. Plusieurs types sont recommandés selon l’état de la plaie :
- Hydrogel : idéal pour les plaies sèches, il hydrate et aide à la dégradation de la fibrine.
- Tulle gras : conseillé pour les plaies peu exsudatives, il prévient l’adhérence du pansement à la plaie.
- Pansements hydrocellulaires : adaptés aux plaies humides, ils favorisent un environnement propice à la cicatrisation.
Maintenir un environnement humide est essentiel pour favoriser la régénération cellulaire et réduire le risque d’infection.
Remboursement et suivi médical
Les soins relatifs aux plaies fibrineuses sont généralement remboursés par la sécurité sociale, à condition qu’ils soient prescrits par un médecin. Un suivi médical est recommandé pour surveiller l’évolution de la cicatrisation et ajuster le traitement si nécessaire. En cas de signes d’infection ou de non-amélioration, une consultation rapide est conseillée.
La durée de cicatrisation peut varier considérablement, allant de plusieurs mois à un an, en fonction de la gravité et de l’étendue de la plaie. Une attention régulière et des soins appropriés sont essentiels pour éviter des complications.
Durée de cicatrisation et facteurs influençant le processus
Temps de cicatrisation selon le type de plaie
La durée de cicatrisation des plaies fibrineuses peut varier considérablement, allant de plusieurs mois à un an. Ce délai dépend de plusieurs facteurs, notamment de la nature et de l’étendue de la plaie. Les plaies chroniques telles que les escarres, les ulcères ou le pied diabétique nécessitent souvent une attention particulière et peuvent prendre plus de temps à guérir. La présence de fibrine, ce tissu jaunâtre non vascularisé, peut ralentir le processus de guérison en créant une barrière pour les cellules régénératrices. Une évaluation médicale régulière est donc essentielle pour suivre l’évolution de la cicatrisation et adapter les soins en conséquence.
Rôle d’un environnement humide
Maintenir un environnement humide autour de la plaie est un facteur clé pour favoriser la cicatrisation des plaies fibrineuses. Une humidité adéquate permet de réduire la douleur, d’accélérer la régénération cellulaire et de minimiser le risque d’infection. Des études montrent qu’un environnement humide aide à dissoudre la fibrine et facilite son élimination lors des soins. L’utilisation de pansements adaptés, tels que les pansements hydrocellulaires ou les alginates, contribue à maintenir cette humidité tout en protégeant la plaie des agents nocifs extérieurs.
Importance de l’adaptation des soins
L’adaptation des soins est primordiale dans le traitement des plaies fibrineuses. Chaque plaie nécessite un plan de soin spécifique en fonction de son stade et de son état. Il est essentiel de procéder à une détersion régulière pour éliminer l’excès de fibrine et les exsudats. Les méthodes de détersion peuvent être mécaniques, enzymatiques ou autolytiques, et doivent être choisies en fonction de la réaction de la plaie au traitement. L’application de produits comme l’hydrogel pour les plaies sèches ou le tulle gras pour celles peu exsudatives peut également influencer la vitesse de cicatrisation. Une surveillance étroite et une consultation médicale sont recommandées pour ajuster les soins en fonction des signes d’infection ou d’évolution de la plaie. En résumé, la prise en charge des plaies fibrineuses nécessite une compréhension approfondie des facteurs influençant la cicatrisation, notamment la durée, l’environnement et l’adaptation des soins.